Rappel de l’histoire de la toxine botulique comme « outil » thérapeutique
Edwards Schantz commença à s’intéresser à la toxine en 1944. Officier de l’Armée américaine, il travaillait à Fort Detrick (Maryland) avec des bactériologistes et des médecins sur les toxines botuliques. L’objectif était de purifier la toxine dans un programme de recherche dédié à la guerre bactériologique. C’était l’époque de la seconde guerre mondiale, les services secrets américains cherchaient à mettre au point une arme biologique de destruction. L’initiative d’utiliser la toxine botulique comme moyen thérapeutique revient à Allan B. Scott, ophtalmologiste à San Francisco, qui cherchait une substance de nature à réduire le strabisme en paralysant les muscles de l’œil. Il disposait d’un modèle expérimental sur le singe. Il avait essayé plusieurs substances toxiques mais sans succès. Scott contacta pour la première fois Schantz dans les années 60 et les premiers essais furent pratiqués sur le singe dès le début des années 70. Les résultats conduisirent aux premiers essais sur des humains volontaires en 1977 ; la publication de Scott en 1979 portait sur le résultat de l’utilisation de la toxine pour traiter le strabisme comme alternative à la chirurgie. Dès lors, se développa l’utilisation de la toxine en ophtalmologie, en neurologie et dans d’autres spécialités médicales.
Depuis le strabisme traité dans les années 80, les indications de la toxine botulique se sont progressivement élargies. Aujourd’hui plus de 50 indications sont rete- nues parmi lesquelles : rétraction palpébrale (1983), blépharospasme (1984), certains nystagmus (1985), le spasme hémifacial, le syndrome de Meige (1986) , la myopathie oculaire de certaines dysthyroïdies, le torticolis spasmodique (1987), la crampe des écrivains (1988), la spasticité (1989), l’entropion sénile (1990), le tremblement du chef et tremblement des membres supérieurs (1991), les tics, les rides, les céphalées de tension (1998), l’hyper- trophie massétérine (1994), la dystonie douloureuse des parkinsoniens (1995), les troubles sphinctériens, les troubles vésicaux, l’hyperhydrose, l’hypersialorrhée (1999), les migraines, la compression tronculaire périphérique (2000), l’adénome prostatique(2008), la maladie de Raynaud (2008), sans oublier des indications gastro-entérologiques : fissure anale, spasme du cardia.
Dans la dystonie cervicale, l’injection intramusculaire est de difficulté variable en fonction du muscle à injecter. Le SCOM (ou sterno-cléido-mastoïdien) est un muscle de repérage aisé tant dans son chef supérieur que dans ses insertions basses. Le splénius ou le trapèze ne présentent pas non plus de difficultés particulières. Les injecteurs expérimentés savent qu’ils sont dans le bon muscle par la résistance ressentie au passage de l’aiguille. Les muscles scalènes, antérieurs ou moyens, parfois incriminés dans la responsabilité de certains latérocolis et antécolis, sont plus difficiles à injecter avec précision, d’autant qu’ils encadrent le passage du plexus brachial dont l’embrochage pourrait être particulièrement dangereux. C’est dans les dystonies de fonction comme la crampe des écrivains, où le bon faisceau du bon muscle est toujours délicat à repérer, que différentes techniques de ciblages ont été développées pour faciliter le geste des médecins injecteurs et garantir un meilleur résultat.
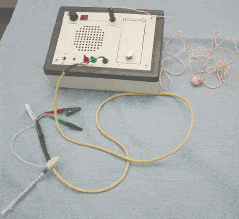
Les injections sous electromyographe simple
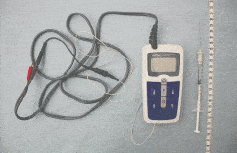
Les injections sous electromyographe avec neurostimulateur
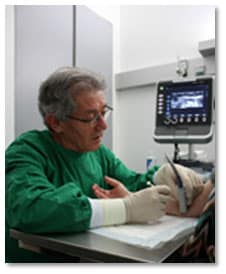
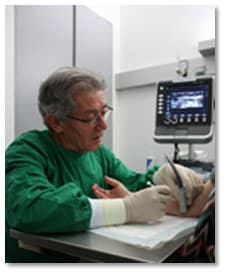
Les injections sous échographe

C’est en étant au contact des anesthésistes et des radio-logues avec lesquels on travaillait déjà pour des injections sous échographie (glandes sous-maxillaires, scalène antérieur), en considérant l’évolution des idées exprimées lors des congrès ainsi qu’en prenant en compte les expériences menées dans les autres pays européens, qu’il nous est apparu nécessaire de mettre au point cette technique avec notre propre matériel.
Le directeur de l’établissement au sein duquel nous prati-quons les injections de toxine a bien compris l’enjeu et le bénéfice apporté aux patients. De ce fait, nous avons pu disposer rapidement d’un matériel de qualité, intelligemment partagé entre les anesthésistes et les acteurs de la consul-tation de toxine.
Nous avons démarré depuis presque un an et les patients nous encouragent à continuer ; les résultats sont excellents, et le geste n’est plus douloureux. On réinjecte ceux qui n’osaient plus venir et qui ont eu vent de cette nouvelle tech-nique.
Nous avons accueilli lors d’une journée de formation dans notre établissement le Docteur S. Kocer, (médecin rééduca-teur, le tout premier injecteur sous échographie de toxine botulique dans la spasticité) et des neurologues du grand ouest, injecteurs de toxine (Tours, Nantes, Angers). Ils ont chacun été convaincus qu’ils devaient mettre en place dans leur propre établissement cette technique innovante pour le patient et pour le confort qu’elle lui apporte.
Nous remercions très chaleureusement les patients et patientes qui ont accepté de participer à ces séances de formation et sans qui aucun progrès n’aurait été fait.