Enquête sur le vécu des personnes atteintes de dystonie cervicale.
Avec le soutien du Dr Sangla et d’AMADYS
Fiche technique de l’étude: Etude de 45 questions administrée en ligne, sur le site d’AMADYS, entre juillet 2010 et janvier 2011, auprès de 149 patients volontaires atteints de dystonie cervicale. 70% des répondants sont de sexe féminin, 77% ont plus de 40 ans
Dans quelles circonstances la dystonie cervicale apparait-elle ? Comment les malades se soignent-ils ? Quelles sont les répercussions de la maladie dans leur vie ? Les aspects psychologiques liés à la survenue de la dystonie cervicale n’ont jamais fait l’objet d’aucune étude en France. C’est pour combler ce manque qu’une étude quantitative a été conduite en 2010-2011 auprès de 150 malades. Nous publions ici les résultats de cette étude inédite conduite par Nadia Guiny, soutenue par Amadys et le docteur Sophie Sangla, neurologue à la Salpétrière. Des résultats qui pourraient inspirer un type de prise en charge différent, tant par les patients eux-mêmes et que par les praticiens de santé.
On nait très rarement avec une dystonie cervicale ! C’est le premier enseignement de cette étude puisque 98% des personnes interrogées disent avoir contracté la dystonie au cours de leur vie active, entre 26 et 45 ans (44%) ou entre 46 et 70 ans (36%). Elles souffrent de dystonie focale (localisée) à 80% et 9% déclarent qu’un autre membre de leur famille est concerné, le plus souvent par une dystonie cervicale (69%). Lorsque la dystonie apparait dans la vie, elle s’y installe durablement. Ils sont 83% à en souffrir depuis plus de 2 ans, et parmi eux, 42% depuis plus de dix ans ! Ce qui confirme qu’il est difficile d’en guérir.

Le stress : facteur déclencheur ou amplificateur?
Le contexte de survenue de la dystonie est connu de façon empirique. Les médecins et kinés qui dialoguent avec leurs patients le constatent : le stress occupe une place de choix dans cette pathologie. L’étude permet d’apporter quelques précisions. Si 20% des répondants n’identifient aucun facteur déclencheur significatif, ils sont en revanche 34% à relier la survenue de la dystonie cervicale à des problèmes dans leur vie professionnelle (surcharge de travail, problèmes relationnels, stress), 36% à des problèmes d’ordre personnel (divorce, deuil, problèmes financiers ou familiaux) et 10% à d’autres circonstances (accident, autres problèmes de santé…). Une forte majorité de personnes (68%) estime que ces circonstances revêtaient un caractère « important ou très intense », souvent inédit, et qu’elles ont du affronter de façon solitaire, sans pouvoir les partager avec leur entourage. De façon très explicite, 65% des sondés reconnaissent « un lien entre les événements de (leur) vie et le déclenchement de (leur) dystonie ». 54% précisent que s’ils « revivaient aujourd’hui les mêmes événements, (ils) réagiraient différemment pour éviter de (se) rendre malade ». Il apparait clairement que pour ces personnes, la gestion du stress joue un rôle capital dans la gestion de leur santé.
Le neurologue, premier interlocuteur
Le rythme d’apparition des symptômes liés à la dystonie cervicale est très variable. Une fois sur deux, ces derniers se sont déclarés sur un temps relativement court, de l’ordre de quelques semaines tout au plus. Pour les autres, le rythme s’est étalé sur plusieurs mois, voire plusieurs années ! Cela confirme la singularité de cette pathologie dont les manifestations peuvent varier fortement selon les individus. Cela peut aussi s’expliquer par le fait que le niveau de résistance au stress est très personnel. A circonstances égales, trois individus réagiront de manière potentiellement très différente : l’un mettra des années à somatiser son stress, un deuxième l’exprimera immédiatement quand un troisième le gèrera sereinement, sans aucune conséquence dommageable pour sa santé.
C’est le plus souvent le neurologue (76%) qui pose le diagnostic de la dystonie, loin devant le généraliste (10%). Notons que 10% des patients disent avoir identifié eux-mêmes ce dont ils souffrent ! Près de 60% ont été diagnostiqués en moins de douze mois. Toutefois, 35% d’entre eux ont du attendre plus de deux ans pour connaitre le nom de leur pathologie ! Ce qui laisse imaginer le travail d’information des praticiens de santé qui reste à accomplir si on souhaite diminuer l’errance médicale qui ajoute bien inutilement de la souffrance psychologique à la souffrance physique du patient.
« Vous ne guérirez pas » ou l’effet nocebo
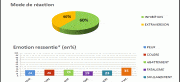
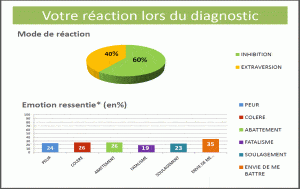
A la question « qu’avez-vous ressenti à l’annonce du diagnostic ? », les réponses se classent en deux grands types d’émotions : d’un coté celles qu’on peut assimiler à de l’inhibition, majoritaires, de l’autre celles d’extraversion. Dans l’inhibition (60% des répondants), on trouve presque à égalité l’abattement, la peur, le fatalisme et même le soulagement de mettre enfin un nom sur des souffrances « et d’être reconnu comme un malade et non comme un fou ». Dans l’extraversion (40%), on trouve la colère, par exemple « de ne pas avoir été pris au sérieux plus tôt », et l’envie de se battre. Lorsque le médecin annonce qu’on ne guérit pas d’une dystonie cervicale, c’est étonnamment cette « envie de se battre » qui prend largement le dessus (41%), loin devant la peur ou le sentiment d’injustice. A l’évidence, ce verdict définitif entraine chez une partie des patients un sursaut de combativité qui peut s’avérer salutaire. Pour les autres, en revanche, il peut être inhibant, amener le patient à se victimiser et se laisser prendre en charge de façon passive (plainte) ou revendicatrice (colère frustrée). Il peut générer ce qu’on appelle l’effet nocebo (en latin nocebo = je nuirai) ou auto suggestion négative. La non guérison étant présentée comme la seule option, le patient se fait une représentation négative de l’évolution de sa pathologie en son for intérieur. Ce qui explique sans doute qu’un quart des malades interrogés exclut totalement sa guérison car « c’est médicalement impossible ». Une moitié la souhaite sans trop y croire alors que le dernier quart est « absolument convaincu » qu’il peut guérir de sa dystonie cervicale. Sans doute est-ce parmi ceux-là qu’on recense les 5% de patients qui pensent que la dystonie a changé leur vie en mieux !
Une maladie aux visages multiples
La dystonie est une maladie aux visages multiples. La liste des symptômes est vaste. Toutefois, quatre d’entre eux se retrouvent en force chez les patients interrogés, plusieurs étant souvent associés (1) : 85% souffrent de douleurs musculaires, 76% de fatigue, 73% de spasmes et 69% de douleurs liées à des postures de compensation. Dans une moindre mesure (autour de 30%), on trouve des difficultés à la marche, la dépression, des maux de tête, une tendance à se cogner, des perturbations fonctionnelles (manger, dormir, se vêtir, se maquiller…) et, plus faiblement, des problèmes ORL, ou encore une tendance à se mordre les muqueuses de la bouche.
Une violente déflagration dans la vie
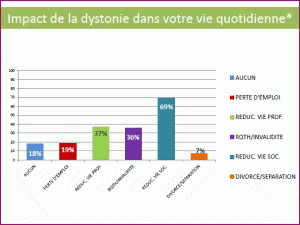
69% des malades disent avoir dû la réduire et 7% se sont séparés de leur conjoint. La vie professionnelle n’est pas épargnée puisque 37% ont du la restreindre, 22% ont obtenu une RQTH (reconnaissance du statut de travailleurs handicapé) et 19% ont même perdu leur travail. D’où le sentiment partagé par 52% d’entre eux que « la dystonie a été une catastrophe dans leur vie ». Même si pour 25%, elle a finalement été une occasion de se remettre en question.
La toxine botulique en tête des traitements
Sans grande surprise, les injections de toxine botulinique arrivent en tête des traitements, que ce soit en début de maladie (72% des sondés) ou sur la durée (73%). Et ceci bien que les injections s’accompagnent d’effets secondaires pour 58% des patients (principalement des problèmes de déglutition et des problèmes musculaires).
La prise de médicaments, élevée pendant les douze premiers mois, voit quant à elle sa part diminuer significativement au fil du temps (de 66% à 51% des patients) de même que les séances de kiné (de 62% à 56%).
Les médecines douces : une alternative plébiscitée
Cette diminution de certains traitements conventionnels s’opère au profit des approches dites alternatives dont la part augmente de 16 % au fil de la maladie. En tête de ces thérapeutiques douces arrivent l’ostéopathie, la psychothérapie et l’acupuncture. Puis sont cités par ordre décroissant les soins dentaires, l’homéopathie, la phytothérapie, les huiles essentielles, la posturologie (2), la micro kinésie (3), la chiropraxie. A noter que l’activité physique est considérée par 30% des patients comme une méthode alternative dans laquelle on retrouve notamment la natation, le yoga, la marche, le streching, le taï chi et le chi qong. D’autres activités, plus marginales, sont également mentionnées, telles que la relaxation, la diététique, la méthode Mézières (4), la fascia thérapie (5) ou encore les patchs diffusant de la chaleur… Le bénéfice de ces approches alternatives est vécu moins en termes d’efficacité (ni plus ni moins efficaces) que de complémentarité. Moins dommageables en termes d’effets secondaires, elles s’avèrent surtout très utiles psychologiquement, en permettant au malade de se sentir acteur de son parcours de santé. D’ailleurs le recours à ces approches ou activités procède, dans 60% des cas, d’une recherche et d’une décision personnelles et non d’un conseil médical.
Un esprit d’ouverture et d’expérimentation
Globalement, l’attitude gagnante en termes de soins semble résider dans la complémentarité : toxine botulique+ kiné, à égalité avec toxine botulique + kiné + traitement alternatif. 85% des personnes interrogées s’accordent à dire qu’il est nécessaire pour aller mieux de « s’informer par tous les moyens», «d’explorer et d’essayer en permanence de nouvelles pistes de traitement », y compris celles qui « ne sont pas remboursées par la sécurité sociale ». Une hygiène de vie basée sur un esprit positif qui relativise, le repos, une bonne gestion du stress et des activités physiques et sociales figurent également parmi les conseils prodigués par les malades.
Rémission ou guérison ?
Quand on est atteint d’une maladie orpheline, les témoignages d’amélioration constituent une formidable bouffée d’oxygène et un message d’espoir. Ils sont précieux même s’ils se révèlent trop rares. De fait, seules 20% des personnes interrogées disent avoir connu un épisode de rémission de leur dystonie cervicale. Pour un quart, cette rémission fut de courte durée : quelques mois tout au plus. Pour tous les autres, elle dura plus d’un an et pour près de la moitié d’entre eux, elle reste d’actualité. Une seule personne a déclaré sa rémission définitive. Osera-t-on parler de guérison ? Le débat reste ouvert. Toutefois, cet exemple montre que si la dystonie s’invite dans notre vie à une période donnée, elle est aussi capable d’en sortir à un autre moment.
- (1) lorsque les répondants peuvent cocher plusieurs cases les totaux sont supérieurs à 100%.
- (2) discipline étudiant le système postural pour corriger les affections du système locomoteur.
- (3) la microkiné s’intéresse à la cause du problème. Elle cherche les traces des agressions passées, physiques ou émotionnelles emmagasinées dans le corps.
- (4) méthode d’orthopédie consistant à relâcher les tensions pour que la musculature retrouve son équilibre.
- (5) thérapie manuelle qui intervient sur les fascias, ces fines membranes qui enveloppent les muscles et les organes.
3 questions au Dr Sophie Sangla, neurologue

Quels points communs observez-vous dans les circonstances de survenue d’une dystonie cervicale chez vos patients ?
La dystonie ne survient généralement pas par hasard. Elle est souvent le fruit d’un traumatisme. Celui-ci provient d’un stress soit exogène (charge de travail, deuil, perte d’emploi..) soit endogène (accumulation d’éléments personnels négatifs). A travers la dystonie, le corps tire une sonnette d’alarme mettant en avant le fait que ces situations doivent cesser car elles sont insupportables, alors même que la personne n’en a pas conscience.
Quelle vous semble l’attitude la plus favorable pour aller mieux ?
La première étape consiste à accepter la dystonie plutôt que de la refuser ou de se plaindre de cette injustice. Car tant qu’elle n’est pas acceptée, elle ne peut s’améliorer. Le refus et le déni de réalité ne sont pas constructifs. Ensuite, je dirais qu’il faut passer de « je suis pris en charge» à « je me prends en charge ». Devenir acteur de son parcours de guérison me paraît être un préalable pour aller mieux. Je crois vraiment qu’on peut changer le cours de la maladie si on s’en donne les moyens. Parfois cela prend du temps. Pour certains de mes patients, cela se produit au bout de plusieurs années. Mais alors, leur situation s’améliore considérablement.
Avez-vous constaté des rémissions parmi vos patients ?
J’ai très peu de patients qui restent dépendants d’une injection trimestrielle de toxine depuis plus de 10 ans. Il est toutefois difficile de quantifier les cas de rémission car, quand un patient va mieux, généralement il ne vient plus en consultation. Mais s’il ne vient plus, ce n’est pas forcément parce qu’il est guéri ! Avant la rémission, il y a souvent une phase que j’appellerais de stabilisation pendant laquelle le patient a repris une vie normale et espace ses injections, au rythme d’une par an. Cela concerne environ 40% de mes patients. Sans penser que l’on peut guérir d’une dystonie, je pense que l’on peut avoir une vie normale avec une dystonie.
 En cours de chargement…
En cours de chargement…